Катаракта
Катаракта — это помутнение естественного хрусталика глаза, который является одной из составляющей оптической системы глазного яблока. Данная патология приводит к значительному ухудшению остроты зрения и, в последующем, к полной потере зрительных функций.
Этиология
Существует множество факторов, способствующих развитию катаракты. Они могут быть как врожденными, так и приобретенными.
1. Возрастные изменения: с увеличением возраста в тканях хрусталика происходят дегенеративные изменения - факосклероз. Большинство людей старше 60 лет сталкиваются с данным заболеванием.
2. Наследственность: генетическая предрасположенность может играть роль в развитии катаракты.
3. Травмы: механические повреждения глазного яблока (проникающие ранения, контузии) могут привести к помутнению слоев хрусталика.
4. Ультрафиолетовое излучение: длительное воздействие солнечных лучей может ускорить развитие катаракты.
5. Системные заболевания организма: сахарный диабет, ревматоидный артрит, атопический дерматит и другие хронические заболевания могут способствовать развитию катаракты.
6. Лекарственные препараты: длительное применение кортикостероидов, препаратов золота и других лекарственных средств может увеличить риск помутнения хрусталика.
7. Первичные заболевания глаза: хронический передний увеит, закрытоугольная глаукома, миопия высокой степени могут «запустить» развитие катаракты.
8. Внутриутробная инфекция (краснуха, цитомегаловирус, сифилис) приводит к помутнению хрусталика различной степени.
Анатомия
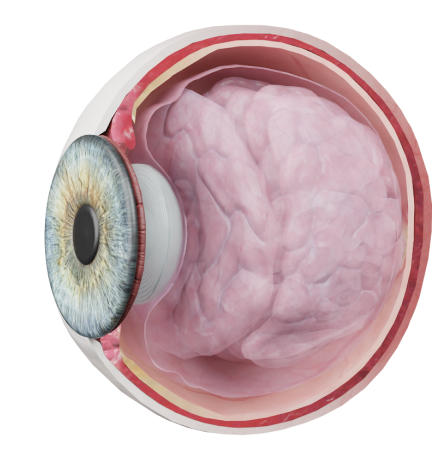
Хрусталик — это прозрачная, двояковыпуклая анатомическая структура, расположенная между радужной оболочкой и стекловидным телом. Хрусталик имеет форму двояковыпуклой линзы и состоит из упругой ткани. Его диаметр составляет примерно 9-10 миллиметров.
Основная часть хрусталика состоит из прозрачных белковых волокон, которые обеспечивают его прозрачность и гибкость. Хрусталик изменяет свою форму благодаря работе ciliary muscles (цилярной мышцы), позволяя глазу фокусироваться на объектах на разных расстояниях. Это называется аккомодацией. Хрусталик должен оставаться прозрачным, чтобы свет мог проходить в сетчатку без искажений. Помутнение хрусталика, как в случае катаракты, может привести к ухудшению остроты зрения.
Классификация и клиническая картина
В зависимости от локализации помутнений в волокнах хрусталика выделяют:
1. Ядерная катаракта — уплотнение ядра хрусталика, что сопровождается его пожелтением и усилением преломляющей способности хрусталика. Это приводит к значительной «миопизации» глазаного яблока.
2. Кортикальная (корковая) катаракта — первые признаки помутнения возникают в кортикальных слоях хрусталика у экватора. Центральные отделы хрусталика долгое время остаются прозрачными, поэтому острота зрения не изменяется
3. Задняя субкапсулярная катаракта — характеризуется ранним и быстро прогрессирующим снижением остроты зрения. Для данного вида помутнения специфично оводнение волокон хрусталика в виде субкапсулярных вакуолей, которые располагаются преимущественно над задней капсулой;
4. Полярная (передняя и задняя) — это помутнение хрусталика в виде круглого пятна беловатого или серого цвета, расположенного у переднего или заднего полюса хрусталика под капсулой. Участок помутнении чаще всего сращен с капсулой
5. Тотальная катаракта —помутнение, затрагивающее все слои хрусталика.
По степени зрелости катаракты различают следующие формы:
- Начальная — имеются незначительные помутнения в хрусталике; при биомикроскопии можно получить срез со всех слоях хрусталика, острота зрения (при отсутствии изменений сетчатки) более 0,1, рефлекс с глазного дна в проходящем свете ослаблен незначительно, офтальмоскопируются ДЗН и макулярная зона;
- Незрелая — помутнения более выражены, при биомикроскопии не удается получить срез со всех слоев хрусталика, острота зрения менее 0,1, но предметное зрение сохранено, рефлекс с глазного дна в проходящем свете ослаблен, макулярная зона четко не офтальмоскопируется, ДЗН офтальмоскопируется за густым флером;
- Зрелая — выраженные помутнения, при биомикроскопии не удается получить срез даже с передних кортикальных слоев хрусталика, предметное зрение отсутствует, определяется правильная светопроекция (при отсутствии изменений сетчатки), рефлекс с глазного дна в проходящем свете отсутствует, глазное дно не офтальмоскопируется;
- Перезрелая — выраженные помутнения во всех слоях хрусталика с перламутровым блеском, кортикальные слои имеют однородную структуру, иногда просвечивает ядро, смещенное книзу (симптом «заходящего солнца»). На передней капсуле могут быть складки, передняя камера глубже, чем на парном глазу;
- Набухающая — выраженные гомогенные помутнения во всех слоях хрусталика, глубина передней камеры меньше, чем на парном глазу.
Диагностика
Диагностика катаракты основывается на клиническом осмотре и оценке симптомов. Основные диагностические критерии включают:
1. Симптомы: размытое или нечеткое зрение, потеря яркости цветов,увеличение чувствительности к свету и ослепление при ярком свете, затруднения при чтении и вождении, особенно в ночное время;
2. Офтальмологическое обследование: для диагностики катаракты осмотр пациента проводится при широком зрачке (мидриазе) проходящим светом. На фоне розового рефлекса помутнения в хрусталике выглядят черными, так как часть отраженных лучей поглощают помутневшие волокна хрусталика. При биомикроскопии с помощью щелевой лампы выявляют локализацию помутнений.
Инструментальные и лабораторные методы исследования:
- Определение остроты зрения с помощью таблиц;
- Автокератометрия для оценки изменения рефракции и показателей астигматизма;
- Тонометрия — измерение внутриглазного давления для исключения глаукомы;
- Биомикроскопия — осмотр с щелевой лампой, позволяет визуализировать хрусталик и стадии катаракты, а также оценить состояние других структур глаза;
- Офтальмоскопия — осмотр заднего отрезка глаза, что может помочь исключить другие патологии;
- Эхобиометрия — для оценки состояния хрусталика.
Лечение
Современные методы лечения катаракты в первую очередь сосредоточены на хирургическом вмешательстве, так как это единственный способ восстановления нормального зрения при данной патологии.
1. Факоэмульсификация — это наиболее распространенный метод удаления катаракты. Он включает в себя:
- Использование ультразвуковых волн для дробления мутного хрусталика;
- Извлечение его небольшими разрезами (обычно менее 3 мм);
- Установка искусственной интраокулярной линзы (ИОЛ) сразу после удаления хрусталика.
2. Лазерная факоэмульсификация — этот метод похож на традиционную факоэмульсификацию, но использует лазер для более точного и безопасного разрушения катаракты. Лазер может снизить риск осложнений и повысить эффективность процедуры.
3. Капли для лечения катаракты (исследования) — на данный момент ведутся исследования о возможности использования глазных капель для лечения катаракты без хирургии, однако эти методы еще не получили широкого клинического применения.