Kindslage
Quer- und Schräglage des Fetus
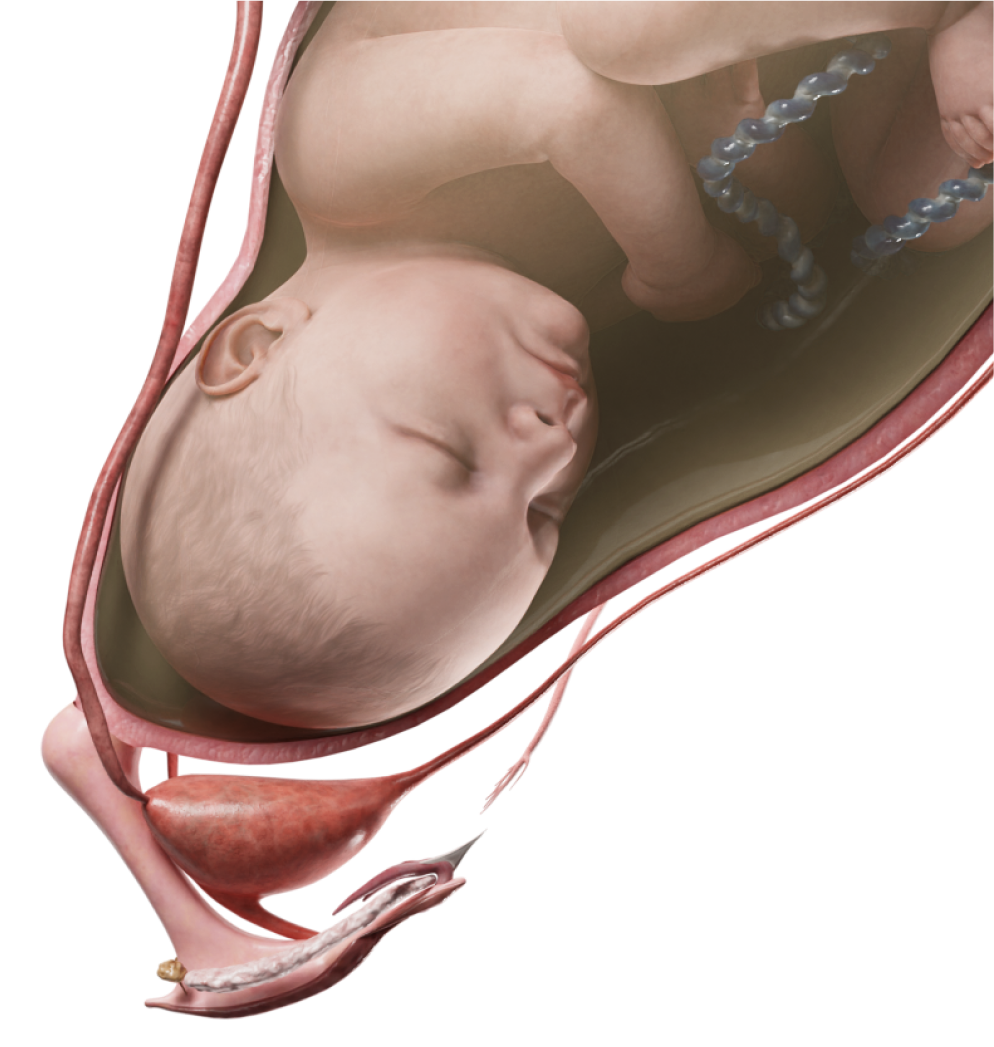
Die Kindslage wird als das Verhältnis zwischen der fetalen Körperachse und der Längsachse der Gebärmutter definiert. Die Kindslage wird als Längslage bezeichnet, wenn die Achsen parallel verlaufen, als Querlage, wenn sie rechtwinklig zueinander stehen, und als Schräglage, wenn das Kind im spitzen Winkel zur Längsachse der Gebärmutter liegt. Als optimale Kindslage für die Geburt gilt die vordere Hinterhauptslage (Variante der Kopflage, auch Schädellage genannt). Bei dieser Lage ist der Kopf des Kindes maximal gebeugt und sein Körper liegt in Längsrichtung zur Uterusachse.
Die Querlage wird diagnostiziert, wenn der Fetus im rechten Winkel zur Längsachse der Gebärmutter liegt. Man unterscheidet zwei Konfigurationen:
- Die fetale Krümmung der Wirbelsäule ist nach unten gerichtet (auch dorsoinferiore Lage genannt), die fetale Schulter liegt dem Gebärmutterhals an.
- Die fetale Krümmung der Wirbelsäule ist nach oben gerichtet (auch dorsosuperiore Lage genannt), kleinere Körperteile des Fetus und die Nabelschnur liegen dem Gebärmutterhals an.
In der Schräglage befindet sich der fetale Körper im spitzen Winkel zur Uterusachse, wobei das Becken- oder Kopfende unterhalb der Crista iliaca (Darmbeinkamm) liegt. Bei Palpation und Durchführung der Leopold-Handgriffe ist der Fetus oberhalb der Symphyse nicht erkennbar. Die Auskultation des fetalen Herzschlags wird im Nabelbereich durchgeführt. Die Schräglage ist äußerst instabil und ändert sich während der Geburt oft in eine Längs- oder Querlage.
Bei der Quer- und Schräglage wird die I. Stellung festgestellt, wenn sich der kindliche Kopf links befindet, und die II. Stellung, wenn der Kopf rechts ist. Wenn das Kind mit dem Rücken nach vorne gedreht ist, wird die Stellung als „a“-Stellung (anterior) eingestuft. Bei der „b“-Stellung (posterior) ist der kindliche Rücken zur Hinterwand der Gebärmutter hin gerichtet.
Prävalenz
In 1 von 300 Fällen wird bei der Geburt eine Querlage diagnostiziert. Meistens wird die Fehllage des Fetus in der Frühschwangerschaft festgestellt. Dabei ist zu erwähnen, dass die Querlage instabil ist: Laut Literaturangaben ändert sich die Querlage in 85 % der Fälle, die in der 24.-28. Schwangerschaftswoche (SSW) diagnostiziert wird, bis zum Ende der Schwangerschaft in eine Längslage.
Pathogenese und Risikofaktoren
In der Frühschwangerschaft, wenn die Fruchtwassermenge im Verhältnis zum Körpergewicht des Kindes groß ist, ist der Fetus durch die Größe der Gebärmutterhöhle nicht begrenzt und befindet sich häufig in einer Fehllage. Mit dem Fortschreiten der Schwangerschaft nimmt die Fruchtwassermenge im Verhältnis zur Größe des Fetus ab, und der Fetus nimmt immer häufiger eine Längslage ein, parallel zur Gebärmutterachse entlang der Schwerkraftlinie ausgerichtet.
Frühgeburten sind der häufigste Risikofaktor für eine Querlage während der Geburt. Zu den weiteren Risikofaktoren gehören Mehrlingsschwangerschaften, Placenta praevia, ein anatomisch enges Becken, Anomalien oder Tumoren der Gebärmutter, Polyhydramnion und fetale Fehlbildungen. Die Implantationsstelle der Plazenta, die Verformung der Gebärmutter durch anatomische Faktoren und die Ausdehnung der Gebärmutter verändern den Raum in der Gebärmutterhöhle und beeinflussen wahrscheinlich die Kindslage.
Diagnostik
Bei der Erstuntersuchung fällt eine ungewöhnliche Bauchkonfiguration mit einer Vergrößerung des Quermaßes des Uterus und des Bauchumfangs auf.
Klinisch kann die Diagnose durch Palpation des Abdomens mit Hilfe von Leopold-Handgriffen gestellt werden. Es ist nicht möglich, den Kopf oberhalb der Symphyse zu tasten. Eine zusätzliche Palpation zeigt den fetalen Kopf auf der rechten oder linken Seite der Gebärmutter. Die Aufwärts- oder Abwärtsrichtung des fetalen Steißes ist schwieriger zu erkennen, insbesondere wenn die Patientin übergewichtig ist. Die Sensitivität der abdominalen Palpation zur Erkennung fetaler Fehllagen in der 35.-37. SSW liegt bei etwa 70 %.
Ultraschallnachweis
Die Sonographie (Ultraschalluntersuchung) dient zur Diagnosesicherung und Bestimmung der genauen Lage und Einstellung des Fetus. Wenn eine Fehllage des Fetus festgestellt wird, sollte zusätzlich die Anatomie der Gebärmutter und des Fetus untersucht werden, um nach Fehlbildungen oder Erkrankungen zu suchen, die mit dieser instabilen Lage zusammenhängen. Eine Placenta praevia sollte in erster Linie ausgeschlossen werden. Es ist wichtig, dass bei Verdacht auf eine Querlage durch Palpation und falls eine Ultraschalluntersuchung nicht möglich ist, auf eine vaginale Palpationsuntersuchung verzichtet werden sollte.
Komplikationen
Obwohl die moderne Geburtshilfe und Perinatalmedizin die mit der Querlage verbundene Morbidität und Sterblichkeit deutlich reduziert hat, besteht für diese Kategorie von Schwangeren im Vergleich zu Schwangeren mit Längslage immer noch ein erhöhtes Risiko für mütterliche und perinatale Morbidität.
Die Entwicklung von Komplikationen hängt weitgehend von der Verfügbarkeit und Qualität der medizinischen Versorgung in einem Land ab. In den Industrieländern mit problemlosem Zugang zu Ultraschalldiagnostik und fachkundiger Betreuung gehören z. B. Placenta praevia, Vorfall der Nabelschnurschlingen, fetale Traumata, fetale Fehlbildungen und Frühgeburten zu den wichtigsten Komplikationen. In Ländern mit geringen Ressourcen, in denen Ultraschalluntersuchungen, Notkaiserschnitt und neonatale Intensivpflege nicht zur Verfügung stehen, ist die mütterliche und perinatale Sterblichkeit bzw. Morbidität weiterhin hoch. Die Hauptursache für die mütterliche und perinatale Sterblichkeit ist die Uterusruptur aufgrund von lang anhaltender Geburt, die durch eine Querlage erschwert wird. Während der Geburt kann die Querlage durch einen Vorfall von Teilen des Fetus oder der Nabelschnur oder durch die Entwicklung einer verschleppten Querlage kompliziert werden. Eine verschleppte Querlage wird durch die zunehmende Kraft der Wehen verursacht, der Fetus wird weniger beweglich. Es kann zum Vorfall des Arms oder der Nabelschnur, in schweren Fällen auch zur Einkeilung der kindlichen Schulter kommen.
Geburtsbetreuung
Die Querlage ist eine Indikation für eine Entbindung durch Kaiserschnitt. Der Geburtsmodus hängt auch von den klinischen Umständen zum Zeitpunkt der Diagnosestellung ab. Zu den wichtigen Faktoren, die zu berücksichtigen sind, gehören die Lage der Plazenta und der Nabelschnur, das Gestationsalter und die Lebensfähigkeit des Fetus, der Geburtsbeginn bzw. der Blasensprung sowie das Vorliegen einer Mehrlingsschwangerschaft.
Wenn die Querlage vor Geburtsbeginn diagnostiziert wird und keine Kontraindikationen für eine vaginale Entbindung bestehen, sollte in der 37.-37+6 SSW eine äußere Wendung versucht werden. Da die Fruchtwassermenge in dieser Zeit am größten ist und der Gebärmuttertonus und das kindliche Gewicht geringer sind als zu späteren Zeitpunkten, erhöht die Durchführung des Eingriffs zu diesem Zeitpunkt wahrscheinlich die Erfolgschancen. Die Meinungen über den Einfluss von mütterlichem Gewicht, Plazentalage und Fruchtwassermenge auf den Erfolg der Technik gehen auseinander. Die Mehrheit der praktizierenden Ärzte ist der Ansicht, dass bei Mehrgebärenden, Patientinnen mit normalem Gewicht, Hinterwandplazenta und ausreichender Fruchtwassermenge eine höhere Chance auf eine erfolgreiche äußere Wendung besteht. Treten während des Wendeversuchs Komplikationen auf, ist es möglich, den Eingriff mit einem Notkaiserschnitt zu beenden. Sollte der Wendeversuch erfolglos sein, wird ein zweiter Versuch in der 38. bis 39. SSW unternommen.
Alternativ kann in der 39. SSW eine äußere Wendung durchgeführt werden, gefolgt von einer Amniotomie und der Geburtseinleitung. Der Grund für die Geburtseinleitung ist die Tatsache, dass die Querlage sehr instabil ist und sich nach einer Wendung spontan umkehren kann, im Gegensatz zur Beckenendlage, bei der eine Umkehr selten ist.
Risiken im Zusammenhang mit dieser Methode
Die häufigste Komplikation ist eine vorübergehende Verlangsamung der fetalen Herzfrequenz (in bis zu 40 % der Fälle). Dieser Zustand bleibt einige Minuten nach Beendigung des Eingriffs bestehen und ist nicht mit einer Beeinträchtigung des Fetus verbunden. Zu den seltenen Komplikationen gehören fetale Knochenfrakturen, vorzeitiger Blasensprung, vorzeitige Lösung der normal liegenden Plazenta, Blutungen und Uterusruptur. Bisher gibt es keine Studien, die zeigen, ob sich das Gesamtrisiko der perinatalen Sterblichkeit nach einer äußeren Wendung erhöht. Ein Cochrane-Review aus dem Jahr 2015 ergab, dass das Risiko eines perinatalen Todes bei Patientinnen, bei denen eine äußere Wendung durchgeführt wurde, bei 2 von 644 Fällen lag, verglichen mit 6 von 661 in der Gruppe ohne Eingriff.
Verfahren
Vor dem Eingriff wird eine Ultraschalluntersuchung durchgeführt, um die Lage des Fetus, sein Gewicht und die Fruchtwassermenge zu bestimmen und um eine Placenta praevia und fetale Fehlbildungen auszuschließen. Ein Non-Stress-Test (alternativ: biophysikalisches Profil des Fetus) muss ebenfalls vor dem Eingriff durchgeführt werden. Der Eingriff wird in einem speziellen Operationssaal durchgeführt, wobei die Anwesenheit von Fachärzten für Anästhesiologie und Intensivmedizin obligatorisch ist. Eine routinemäßige Tokolyse und eine routinemäßige Anwendung von Spinal- oder Periduralanästhesie sind nicht empfehlenswert.
Eine äußere Wendung wird durchgeführt, indem das Kopfende sanft in Richtung des Beckens der Frau bewegt wird, während sich das Beckenende in Richtung des Gebärmutterfundus bewegt. Es herrscht kein Konsens darüber, wie viele Wendeversuche unternommen werden können. Nach einem Wendeversuch sollte, unabhängig vom Erfolg, ein Non-Stress-Test (ggf. biophysikalisches Profil) wiederholt werden. Darüber hinaus sollte Rh-Immunglobulin an Rh-negative Frauen verabreicht werden.
Frühgeburten in Querlage erfordern eine Kaiserschnittentbindung.
Vorzeitiger Blasensprung
Liegt das Gestationsalter über 34 SSW, sollte das Kind per Kaiserschnitt entbunden werden. Liegt das Gestationsalter < 34 SSW, sollte nach Möglichkeit abgewartet werden, um ein Atemnotsyndrom beim Fetus zu vermeiden. Es ist erwähnenswert, dass ein abwartendes Vorgehen nur dann möglich ist, wenn keine Infektionen, Blutungen und Wehen vorhanden sind.
Querlage des zweiten Fetus nach der Geburt des ersten Fetus
Nach der Geburt des ersten Fetus kann der zweite Fetus eine Querlage einnehmen, unabhängig von seiner ursprünglichen Lage in der Gebärmutter.
In solchen Fällen kann eine innere Wendung mit Anästhesie durchgeführt werden. Dieser Eingriff wird unmittelbar nach der Geburt des ersten Kindes durchgeführt, wenn der Gebärmutterhals vollständig geöffnet ist und die Eihäute intakt sind. Der Eingriff kann nur von einem erfahrenen Arzt durchgeführt werden, da es in schweren Fällen zu einem fetalen Trauma kommen kann. Die äußere Wendung ist eine alternative Methode, die einfacher durchzuführen ist. Eine Ultraschallüberwachung des Fetus ist für beide Eingriffe obligatorisch.
Es gibt keine in der Literatur beschriebenen Studien, die qualitativ hochwertige Vergleichsdaten zu den relativen Vorteilen der inneren und äußeren Wendung liefern. An dieser Stelle ist es wichtig zu erwähnen, dass der Arzt aufgrund seiner Ausbildung und Erfahrung vorgehen sollte.
Bei einem intrauterinen Fruchttod in Querlage wird unabhängig von der Integrität der Eihäute eine äußere Wendung empfohlen, gefolgt von der Geburtseinleitung.
Besonderheiten des Kaiserschnitts
Bei Patientinnen mit einem gut entwickelten unteren Uterussegment wird eine Hysterotomie mit einem niedrigen, quer verlaufenden Schnitt durchgeführt. Einige Experten empfehlen einen vertikalen Gebärmutterschnitt, der auch dann sinnvoll ist, wenn das untere Gebärmuttersegment nicht gut entwickelt ist. Eine vertikale Hysterotomie, auch wenn sie auf das untere Segment beschränkt ist, ist jedoch weniger wünschenswert, da ein vertikaler Schnitt das Risiko einer Uterusruptur bei einer erneuten Schwangerschaft erhöht. Vor der Operation wird eine äußere Wendung empfohlen, um die Entnahme zu erleichtern. Das Ende des Fetus, das zum vorangehenden Teil wird, dreht sich in Richtung des Beckeneingangs der Frau, während das andere Ende in die entgegengesetzte Richtung zeigt. Der Fetus kann entweder in Kopf- oder in Beckenendlage gebracht werden. Die meisten Ärzte bevorzugen jedoch die Beckenendlage, da sie aus technischer Sicht einfacher durchzuführen ist. Sobald die Wendung abgeschlossen ist, hält der Assistenzarzt den Fetus in Längsrichtung fest, damit er nicht in seine ursprüngliche Lage zurückkehrt. Dann wird eine Hysterotomie durchgeführt und der Fetus entnommen.